Rakovina prostaty patří mezi nejčastější nádorová onemocnění u mužů. Včasné odhalení prostřednictvím PSA testu a individuálně zvolená léčba výrazně zvyšují šanci na úspěšné vyléčení. Tento článek přehledně a srozumitelně shrnuje příznaky, diagnostiku, klasické i alternativní terapeutické přístupy (včetně tradiční čínské medicíny – TCM) a možnosti péče po léčbě, a to na základě ověřených lékařských poznatků.
Co je rakovina prostaty
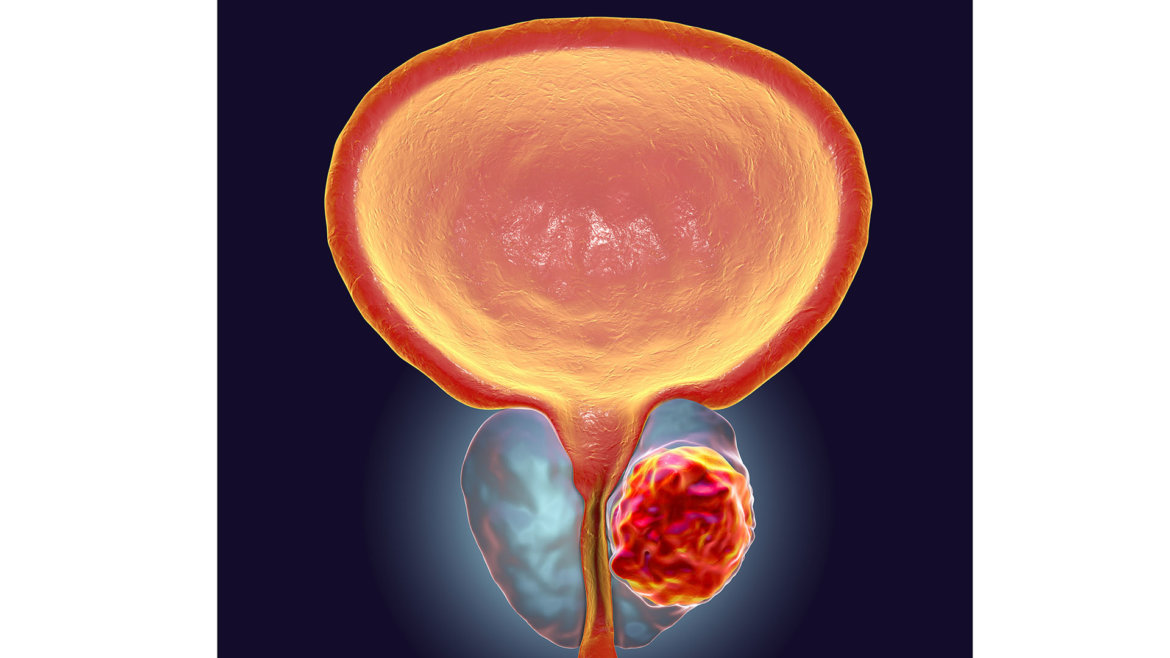
Rakovina prostaty je zhoubné onemocnění malé žlázy mužského reprodukčního systému zvané prostata, která se nachází pod močovým měchýřem a obklopuje počáteční úsek močové trubice. Prostata hraje klíčovou roli při tvorbě tekutiny, jež je součástí ejakulátu a napomáhá pohyblivosti spermií.
K rakovině dochází tehdy, když se buňky prostaty začnou nekontrolovaně množit a vytvoří nádor. Zpočátku může být nádor ohraničen pouze na prostatu (tzv. lokalizovaný karcinom), ale v pokročilejších stádiích může prorůstat do okolních tkání nebo metastazovat (šířit se) do vzdálených částí těla, nejčastěji do kostí a lymfatických uzlin.
Typy rakoviny prostaty
Ve více než 95 % případů se jedná o adenokarcinom prostaty, tedy zhoubný nádor vznikající z buněk žlázové tkáně.
Mezi méně časté typy patří dlaždicobuněčný karcinom, malobuněčný karcinom nebo sarkom. Tyto vzácné formy mívají často agresivnější průběh a vyžadují odlišný terapeutický přístup.
Vývoj onemocnění
Rakovina prostaty často roste pomalu a zpočátku nezpůsobuje žádné příznaky. Proto se na ni může přijít náhodně, například při zjištění zvýšené hladiny prostatického specifického antigenu (PSA) v krvi. U některých mužů však nádor roste agresivně a může rychle zasáhnout okolní tkáně nebo se šířit do dalších částí těla.
Rakovina prostaty patří mezi nejčastější zhoubné nádory u mužů – v mnoha evropských zemích včetně České republiky se řadí mezi nejčastěji diagnostikovaná onkologická onemocnění. Díky pokroku v diagnostice a léčbě se však výrazně zvýšila šance na dlouhodobé přežití, zejména pokud je nemoc odhalena včas.
Rizikové faktory rakoviny prostaty
Na rozvoj rakoviny prostaty má vliv kombinace genetických, hormonálních, věkových a environmentálních faktorů. Přestože přesný mechanismus vzniku není dosud plně objasněn, některé faktory prokazatelně zvyšují riziko tohoto typu nádoru.
- Věk – riziko vzniku onemocnění výrazně roste s přibývajícím věkem. U mužů mladších 50 let se rakovina prostaty vyskytuje jen výjimečně. Nejčastěji je diagnostikována u mužů starších 65 let. V tomto věku se doporučuje pravidelné sledování pomocí PSA testu a dalších vyšetření.
- Dědičnost a genetika – muži, jejichž přímí příbuzní (otec, bratr) trpěli rakovinou prostaty, mají dvojnásobné až trojnásobné riziko jejího výskytu. Genetické mutace, například BRCA2 (známá také v souvislosti s rakovinou prsu), mohou rovněž zvyšovat pravděpodobnost vzniku agresivnější formy onemocnění.
- Etnická příslušnost – studie ukazují, že afroameričtí muži mají vyšší výskyt i úmrtnost na rakovinu prostaty než muži bělošského nebo asijského původu. Tento rozdíl může být dán jak genetickou predispozicí, tak i rozdíly v dostupnosti a kvalitě zdravotní péče.
- Hormony – androgeny, tedy mužské pohlavní hormony (např. testosteron a dihydrotestosteron), podporují růst prostaty. Zvýšené hladiny těchto hormonů mohou přispívat k nekontrolovanému dělení buněk a vzniku nádoru.
- Strava a životní styl – některé studie naznačují, že strava bohatá na živočišné tuky a červené maso a chudá na zeleninu, vlákninu a antioxidanty může zvyšovat riziko vzniku rakoviny prostaty. Naopak zdravá strava založená na rostlinných zdrojích může mít ochranný vliv.
Další možné rizikové faktory:
- obezita a metabolický syndrom,
- kouření,
- chronický zánět prostaty (prostatitida),
- expozice některým chemikáliím (např. u pracovníků v gumárenském průmyslu).
Mýty a neprokázané souvislosti
Některé dřívější domněnky – například vliv sexuální aktivity nebo vazektomie – nebyly potvrzeny jako rizikové faktory. Podle současných poznatků neexistují důkazy, že by tyto faktory přímo přispívaly ke vzniku rakoviny prostaty.
Příznaky a projevy rakoviny prostaty
Rakovina prostaty může dlouho probíhat bez jakýchkoli příznaků, zejména v raných stadiích. To je jeden z důvodů, proč bývá často odhalena až při preventivních vyšetřeních – například při zjištění zvýšené hodnoty PSA v krvi. Jakmile však nádor začne růst nebo prorůstat do okolních struktur, mohou se objevit varovné příznaky.
Mezi nejčastější příznaky rakoviny prostaty patří:
- Problémy s močením – časté močení (zejména v noci – nykturie), slabý nebo přerušovaný proud moči, obtížné zahájení močení, pocit neúplného vyprázdnění močového měchýře, bolest nebo pálení při močení.
- Krev v moči nebo ejakulátu – přítomnost krve (hematurie nebo hematospermie) může být dalším příznakem, i když se objevuje méně často.
- Bolesti v oblasti pánve, zad nebo boků – bolest v dolní části zad, kyčlích nebo pánvi může naznačovat, že se nádor rozšířil do okolních tkání či kostí.
- Poruchy erekce nebo snížená sexuální funkce – problémy s erekcí, ejakulací nebo snížené libido mohou být také doprovodnými příznaky, zejména u pokročilejších forem onemocnění.
Příznaky pokročilého stadia onemocnění
V případě, že se rakovina rozšíří mimo prostatu (např. do kostí), mohou se objevit následující příznaky:
- silné bolesti kostí, zejména v oblasti páteře, kyčlí nebo žeber,
- úbytek na váze bez zjevné příčiny,
- celková slabost, únava,
- otoky dolních končetin (v důsledku postižení lymfatických uzlin).
Nespecifické příznaky
Je důležité si uvědomit, že výše uvedené příznaky nejsou specifické pouze pro rakovinu prostaty – mohou být způsobeny i jinými, méně závažnými onemocněními, jako je benigní hyperplazie prostaty nebo infekce močových cest. Proto je při jejich výskytu vždy nezbytné vyhledat lékařské vyšetření pro přesné určení příčiny.
Diagnostika a vyšetřovací metody
Včasné odhalení rakoviny prostaty významně zvyšuje šanci na úspěšnou léčbu. Diagnostika zahrnuje několik kroků, které pomáhají určit přítomnost nádoru, jeho rozsah a agresivitu. Vyšetření se obvykle zahajuje na základě podezření (například zvýšené hladiny PSA) nebo v rámci preventivního screeningu.
PSA test (prostatický specifický antigen)
PSA je bílkovina produkovaná buňkami prostaty. Zvýšená hladina PSA v krvi může signalizovat:
- rakovinu prostaty,
- benigní hyperplazii prostaty (nezhoubné zvětšení),
- zánět (prostatitidu),
- nebo může být důsledkem nedávného vyšetření per rectum či ejakulace.
Normální hodnota PSA se liší podle věku, obecně však platí, že hodnota nad 4 ng/ml vyžaduje další vyšetření. Samotná hladina PSA není spolehlivým ukazatelem rakoviny, ale představuje důležitý screeningový nástroj.
Vyšetření per rectum (DRE)
Lékař provádí pohmatové vyšetření prostaty přes konečník (digitálně-rektální vyšetření). Při vyšetření se hodnotí velikost, tvar prostaty a případná přítomnost tuhých ložisek. Toto jednoduché vyšetření může odhalit podezřelé změny, i když hladina PSA může být stále v normě.
Zobrazovací metody
Pro upřesnění diagnózy a lokalizaci nádoru se používají následující metody:
- Transrektální ultrazvuk (TRUS): zavedení sondy do konečníku pro detailní zobrazení prostaty.
- Magnetická rezonance (MRI): vysoce přesná metoda, která pomáhá určit rozsah nádoru a naplánovat biopsii.
- CT a scintigrafie kostí: u pokročilých forem slouží k detekci metastáz.
Biopsie prostaty
Definitivní diagnózu rakoviny prostaty lze stanovit pouze na základě biopsie – odběru vzorku prostatické tkáně k mikroskopickému vyšetření. Nejčastěji se provádí transrektální cestou s pomocí ultrazvukového navádění.
Výsledky biopsie hodnotí patolog pomocí tzv. Gleasonova skóre, které určuje agresivitu nádoru na základě vzhledu buněk. Skóre se pohybuje v rozmezí 6 až 10 a má zásadní význam pro stanovení dalšího postupu léčby.
Moderní diagnostické přístupy
V některých specializovaných centrech se již uplatňují pokročilé metody jako:
- fúzní biopsie (sloučení MRI a ultrazvuku pro přesnější zacílení),
- PET/CT vyšetření s radioaktivním značkováním (např. PSMA-PET) k detekci pokročilých nebo metastatických ložisek.
Klasifikace a stadia karcinomu
Pro správnou volbu léčby rakoviny prostaty je klíčové určit, jak je onemocnění pokročilé, jak rychle roste a zda se rozšířilo mimo prostatu. K tomu slouží různé klasifikační systémy, které hodnotí stadium nádoru, jeho agresivitu a biologické chování.
TNM klasifikace
TNM systém je mezinárodně uznávaný způsob popisu rozsahu nádoru:
- T (Tumor) – velikost a rozsah primárního nádoru v prostatě (T1–T4)
- N (Nodes) – postižení lymfatických uzlin (N0–N1)
- M (Metastasis) – přítomnost vzdálených metastáz (M0–M1)
Gleasonovo skóre
Gleasonovo skóre je patologický klasifikační systém, který určuje agresivitu nádoru na základě mikroskopického vzhledu buněk. Skóre má zásadní význam pro volbu léčby – například pacient s lokalizovaným nádorem a nízkým Gleasonovým skóre může být vhodný ke sledování bez okamžitého zásahu.
Rizikové skupiny podle EAU (Evropská urologická asociace)
Pro usnadnění rozhodování se pacienti rozdělují do rizikových skupin:
- Nízké riziko: PSA <10 ng/ml, Gleason ≤6, T1–T2a
- Střední riziko: PSA 10–20 ng/ml, Gleason 7, T2b–T2c
- Vysoké riziko: PSA >20 ng/ml, Gleason ≥8, T3–T4
Staging pomocí obrazových metod
V některých případech se k upřesnění rozsahu onemocnění využívají obrazové metody, jako je MRI staging, PSMA-PET nebo scintigrafie kostí, zejména při podezření na metastázy.
Co užívat z tradiční čínské medicíny při rakovině prostaty
Čínská medicína nabízí celostní přístup, který může zmírnit vedlejší účinky konvenční léčby a zlepšit celkovou kvalitu života pacienta.
Kombinaci léčivých hub REISHI + CORIOLUS + MAITAKE.
K výše zmíněné kombinaci léčivých hub je vhodné přidat ještě CURCUMIN, což je extrakt z kurkumy dlouhé.
REISHI – posiluje imunitní systém a je výrazně vitalizující- tzn. že dodává vnitřní sílu organismu.
CORIOLUS – je nejsilnější likvidátor jakýchkoliv buněk, které v organismu nemají co dělat.
MAITAKE – má proti rakovinový účinek a také navádí účinek léčivých hub do hrudníku a do pánve.
CURCUMIN – kurkuma je má významné protinádorové a protizánětlivé účinky, a z pohledu čínské medicíny dokáže rozbíjet blokády, což je u nádorů velmi důležitá vlastnost.
+ vitamín C ve formě extraktu brazilské třešně ACEROLY – zlepšuje vstřebávání léčivých látek medicinální hub.
Dávkování a doba užívání
Léčivé houby a Curcumin užívejte před, po i během konvenční léčby (chemoterapie, radioterapie či biologické léčby). Jejich účinek nesnižují, naopak zlepšují toleranci konvenční léčby a snižují množství nežádoucích účinků.
Uvedenou kombinaci je potřeba užívat ještě 3 měsíce po ukončení léčby.
Pokud se stav upravil, lze vysadit a dělat kůru 1 až 2x ročně.
Reishi, Coriolus, Maitake a Acerolu.
- Užívejte na lačno, minimální odstup je 30 minut před jídlem nebo jedna hodina po něm.
- Vždy užívejte 5 dní a 2 dny vynechejte, aby nedošlo k únavě imunitního systému, takto lze houby užívat dlouhodobě.
- Pokud užíváte léky předepsané lékařem či jiné potravinové doplňky, užívejte je s odstupem od léčivých hub či bylinných tinktur 1/2 až 1 hodinu.
Curcumin
- Užívejte vždy po jídle (tuk pomáhá vstřebávat kurkumu).
Jaké houby s jakou koncentrací polysacharidů užívat v průběhu onemocnění a konvenční léčby
A. Začněte
Doba užívání: 2 měsíce.
REISHI 50% polysacharidů 1-0-1 kapsle denně (1 balení na 2 měsíce).
REISHI TRITERPEN 1-0-1 kapsle denně (1 balení na 2 měsíce).
CORIOLUS 50% polysacharidů 3-3-3 kapsle denně (4 balení na 2 měsíce).
MAITAKE 50% polysacharidů 2-0-2 kapsle denně (2 balení na 2 měsíce).
ACEROLA 1-0-0 kapsle denně (1 balení na 2 měsíce).
CURCUMIN 1-0-1 kapsle denně (1 balení na 2 měsíce).
B. Dále pokračujte (i po celou dobu konvenční léčby – radioterapie, chemoterapie, biologické léčby)
Doba užívání: od 3. měsíce začátku braní léčivých hub.
REISHI PRO 30% betaglukanů 2-0-2 kapsle denně.
CORIOLUS PRO 35% betaglukanů 3-3-3 kapsle denně.
MAITAKE PRO 35% betaglukanů 2-0-2 kapsle denně.
ACEROLA 1-0-0 kapsle denně.
CURCUMIN 1-0-1 kapsle denně.
Léčivé houby lze užívat i v den chemoterapie. Pokud je v tento den vynecháte (někteří pacienti to tak dělají, aby toho na ně nebylo příliš), tak to není problém.
C. Po ukončení konvenční léčby
1. měsíc – stejnou kombinaci jako na začátku onemocnění – viz bod A (pouze vynechat Reishi Triterpen).
2.a 3. měsíc – stejnou kombinaci jako po dobu konvenční léčby – viz bod B.
D. Preventivní užívání po skončení léčby
1-2 x ročně využívejte od každé houby 1 balení, v dávce 1-0-1 od každé houby.
REISHI PRO 30% betaglukanů 1-0-1 kapsle denně.
CORIOLUS PRO 35% betaglukanů 1-0-1 kapsle denně.
MAITAKE PRO 35% betaglukanů 1-0-1 kapsle denně.
ACEROLA 1-0-0 kapsle denně.
E. V případě, že není konvenční terapie (chemoterapie, radioterapie či biologická léčba) indikovaná , tak postupujeme podle následujícího schématu
2 měsíce užívejte
REISHI 50% polysacharidů 1-0-1 kapsle denně.
REISHI TRITERPEN 1-0-1 kapsle denně.
CORIOLUS 50% polysacharidů 3-3-3 kapsle denně.
MAITAKE 50% polysacharidů 2-0-2 kapsle denně.
ACEROLA 1-0-0 kapsle denně.
CURCUMIN 1-0-1 kapsle denně.
Následující měsíce je doporučena opravdu dlouhodobá léčba kombinací léčivých hub.
REISHI PRO 30% betaglukanů 2-0-2 kapsle denně.
CORIOLUS PRO 35% betaglukanů 3-3-3 kapsle denně.
MAITAKE PRO 35% betaglukanů 2-0-2 kapsle denně.
ACEROLA 1-0-0 kapsle denně.
CURCUMIN 1-0-1 kapsle denně.
Rakovina prostaty z pohledu tradiční čínské medicíny (TCM)
Tradiční čínská medicína (TCM) nahlíží na rakovinu prostaty odlišně než moderní západní medicína. Nezaměřuje se pouze na samotný nádor, ale chápe onemocnění jako důsledek hlubší nerovnováhy v organismu. Cílem je obnovení rovnováhy čchi (životní energie), krve, jinu a jangu a posílení obranyschopnosti organismu.
Nejčastější příčiny podle TCM
Z pohledu TCM se u rakoviny prostaty nejčastěji vyskytují následující vzorce vnitřní nerovnováhy:
- Stagnace čchi jater a krve – emocionální stres, potlačovaná frustrace nebo dlouhodobé napětí mohou vést ke stagnaci čchi, což brání volnému toku energie v oblasti pánve.
- Hlen a vlhko blokující spodní ohniště – nevhodná strava (mastná, sladká jídla) a oslabená slezina vedou k tvorbě hlenu, který se usazuje v prostatě a vytváří „hmotu“.
- Nedostatek ledvinové esence (ťing) – s věkem přirozeně ubývá esence ledvin, která ovlivňuje vitalitu, plodnost a imunitu; její vyčerpání může podpořit vznik chronických onemocnění.
- Blokáda dráhy močového měchýře a ledvin – energetická stagnace v těchto meridiánech narušuje tok čchi v oblasti prostaty.
Diagnostika v TCM
Diagnostika v TCM probíhá především pomocí:
- rozhovoru o zdravotní historii a životním stylu,
- pozorování jazyka,
- pulzní diagnostiky.
Na základě těchto metod terapeut stanoví individuální konstituční obraz a zvolí cílenou léčbu.
Terapeutické přístupy v TCM
- Fytoterapie (čínské bylinné směsi) – využívají se směsi podporující pohyb čchi a krve, odvádění hlenu, posílení jinu a ledvinové esence; obsahují například Huang Qin, Bai Hua She She Cao, Zhi Mu nebo Shan Yao.
- Vitalní houby (např. Reishi, Coriolus, Maitake) – podporují imunitní systém, mají protinádorové účinky a harmonizují vnitřní prostředí organismu.
- Akupunktura – posiluje vitalitu, zmírňuje bolest, reguluje hormonální rovnováhu a podporuje psychickou stabilitu.
- Úprava životního stylu a stravy – omezení živočišných tuků, alkoholu, kouření; doporučuje se lehká rostlinná strava s dostatkem zeleniny a obilovin.
Integrace s moderní medicínou
V praxi se TCM často používá jako doplněk ke klasické onkologické léčbě – například ke zmírnění vedlejších účinků radioterapie, chemoterapie či hormonální terapie. Léčbu by měl vést zkušený terapeut ve spolupráci s ošetřujícím lékařem.
Možnosti léčby rakoviny prostaty
Léčba rakoviny prostaty závisí na řadě faktorů – především na stadiu onemocnění, Gleasonově skóre, věku pacienta, jeho celkovém zdravotním stavu a individuálních preferencích. Zatímco některé nádory rostou pomalu a nevyžadují okamžitou léčbu, jiné si žádají intenzivní a cílený terapeutický přístup.
Aktivní sledování (active surveillance)
Tato metoda je vhodná především pro muže s lokalizovaným nádorem nízkého rizika. Namísto okamžitého zásahu je pacient pravidelně sledován pomocí:
- měření PSA,
- vyšetření per rectum,
- opakovaných biopsií.
Cílem je předejít zbytečné léčbě a jejím možným vedlejším účinkům, pokud se nádor nejeví jako agresivní. Léčba se zahajuje až v případě zhoršení nálezu.
Chirurgická léčba – radikální prostatektomie
Zahrnuje odstranění celé prostaty včetně semenných váčků. Operace se provádí buď klasicky (otevřenou cestou), laparoskopicky, nebo roboticky (např. pomocí systému Da Vinci). Zákrok je vhodný zejména pro pacienty s lokalizovaným nádorem a dobrou celkovou kondicí.
Radioterapie
Záření lze aplikovat zvenčí (zevní radioterapie – EBRT) nebo zevnitř (brachyterapie – implantace radioaktivních zrn do prostaty). Radioterapie může být použita samostatně nebo v kombinaci s hormonální léčbou.
Hormonální léčba (androgen deprivační terapie)
Cílem je snížení hladiny testosteronu, který podporuje růst nádoru. Hormonální léčba se často využívá u pokročilého nebo metastatického karcinomu, jako doplněk radioterapie nebo při recidivě po operaci.
Chemoterapie
Uplatňuje se u pokročilého nebo hormonálně rezistentního karcinomu, pokud selhala hormonální léčba. Obvykle se podávají cytostatika, například docetaxel nebo cabazitaxel. Cílem je zpomalení progrese onemocnění a zlepšení kvality života.
Nové přístupy a cílená léčba
V posledních letech se rozvíjejí i moderní léčebné přístupy:
- inhibitory PARP pro pacienty s genetickými mutacemi (např. BRCA2),
- imunoterapie (např. vakcína sipuleucel-T),
- cílené molekulární léky,
- PSMA-radioligandová terapie – metoda využívající radioaktivní látky navázané na receptory v nádorových buňkách.
Volba léčby podle věku a stádia
Volba léčby rakoviny prostaty závisí nejen na stadiu nádoru, ale také na věku pacienta, jeho zdravotním stavu, očekávané délce života a individuálních preferencích. Lékař vždy volí individuální přístup a pečlivě zvažuje přínosy a rizika jednotlivých možností.
Současná medicína směřuje k tzv. personalizovanému přístupu, který bere v úvahu genetický profil nádoru, jeho biologické chování i osobní situaci pacienta.
Prognóza a šance na vyléčení
Rakovina prostaty má obecně příznivou prognózu, zejména pokud je diagnostikována včas. Ve srovnání s jinými druhy rakoviny patří mezi onemocnění s nejvyššími mírami přežití – zejména díky pomalému růstu většiny nádorů a výraznému pokroku v léčbě.
Návrat onemocnění (recidiva) je možný i po několika letech, a proto je dlouhodobé sledování zásadní pro včasné odhalení případného opětovného výskytu nádoru.
Prevence a význam včasného screeningu
Přestože nelze vzniku rakoviny prostaty vždy zcela zabránit, existují způsoby, jak riziko jejího vzniku snížit a jak ji včas zachytit, kdy je léčba nejúčinnější. Prevence a screening hrají zásadní roli ve snižování úmrtnosti na toto onemocnění.
Primární prevence: jak snížit riziko vzniku
Zdravější životní styl může mít příznivý vliv na zdraví prostaty i celkový stav organismu:
- Zdravá strava – vysoký příjem zeleniny, ovoce, celozrnných produktů; omezení červeného masa, živočišných tuků a průmyslově zpracovaných potravin; konzumace potravin bohatých na lykopen (např. rajčata), selen a vitamín E.
- Fyzická aktivita – pravidelný pohyb pomáhá regulovat hladinu hormonů a udržovat zdravou tělesnou hmotnost.
- Udržování zdravé tělesné hmotnosti – obezita je spojena s vyšším rizikem agresivnějších forem nádoru.
- Omezení konzumace alkoholu a nekouření.
- Psychická pohoda a zvládání stresu.
Sekundární prevence: včasný záchyt nemoci
Vzhledem k častému bezpříznakovému průběhu rakoviny prostaty je důležité aktivně vyhledávat rizikové jedince a provádět preventivní vyšetření.
PSA test
- Jednoduché krevní vyšetření hladiny prostatického specifického antigenu (PSA).
- Pomáhá zachytit nádor v rané fázi, i když není zcela specifické.
- Výsledky je třeba hodnotit s ohledem na věk, velikost prostaty a osobní anamnézu.
Digitální rektální vyšetření (DRE)
- Palpační vyšetření prostaty přes konečník.
- Pomáhá odhalit nepravidelnosti nebo tvrdá ložiska.
Doporučení odborných společností
- Muži nad 50 let: zvažovat screening (PSA + DRE) každé 1–2 roky.
- Muži s rodinnou anamnézou rakoviny prostaty: začít již ve věku 45 let.
- Rozhodnutí by mělo být individuální a založené na konzultaci s lékařem.
Psychická podpora a komplexní péče o pacienta
Rakovina prostaty není pouze fyzické onemocnění – výrazně zasahuje i do psychiky pacienta a jeho blízkého okolí. Diagnóza rakoviny, rozhodování o léčbě a vyrovnávání se s jejími důsledky mohou vyvolávat emoční obtíže, stres, úzkost či deprese.
Odborná psychologická podpora může výrazně pomoci zvládnout psychickou zátěž spojenou s onemocněním. Současná onkologie stále častěji využívá tzv. holistický přístup, který zahrnuje péči zaměřenou nejen na tělo, ale i na psychickou a duševní pohodu pacienta.
Sledování po léčbě a riziko návratu onemocnění
Léčba rakoviny prostaty nekončí samotným terapeutickým zásahem – následuje dlouhodobé sledování (tzv. follow-up), jehož cílem je včas zachytit případný návrat onemocnění (recidivu), řešit pozdní nežádoucí účinky léčby a podpořit celkovou rekonvalescenci pacienta.
Co znamená recidiva
Recidiva znamená návrat rakoviny po ukončené léčbě.
Může mít několik forem:
- biochemická – zvýšení hladiny PSA bez klinických příznaků,
- lokální – návrat nádoru v oblasti původní prostaty nebo okolních tkání,
- metastatická – šíření nádoru do vzdálených míst (nejčastěji kostí, uzlin, plic).
Sledování hladiny PSA
PSA test je základním nástrojem sledování – po léčbě by jeho hladina měla být velmi nízká (po operaci téměř nulová).
Zvýšení PSA může signalizovat recidivu dříve, než se objeví klinické příznaky.
Po radikální prostatektomii se PSA sleduje – každé 3 měsíce během prvních 2 let, každých 6 měsíců do 5 let a poté 1× ročně doživotně.
Mezioborová spolupráce a individuální přístup
Současná léčba rakoviny prostaty klade důraz na individuální přístup k pacientovi a úzkou mezioborovou spolupráci odborníků. Cílem je nejen prodloužit život pacienta, ale současně zachovat jeho kvalitu, minimalizovat vedlejší účinky léčby a zohlednit osobní preference i životní situaci každého jednotlivce.
Tzv. mezioborové týmy (tumor boardy) zajišťují, že pacient obdrží nejvhodnější, koordinovanou a komplexní péči.
Často kladené otázky (FAQ)
1. Jak poznám, že mám rakovinu prostaty?
V počátečních stadiích rakovina prostaty často nevyvolává žádné příznaky. Pokud se příznaky objeví, mohou zahrnovat časté močení, slabý proud moči, krev v moči nebo bolesti v oblasti pánve. Nejčastěji je však nádor odhalen náhodně při preventivním vyšetření, například při zjištění zvýšené hladiny PSA v krvi.
2. Jaká je nejúčinnější léčba rakoviny prostaty?
Neexistuje jediná „nejlepší“ léčba – volba terapie závisí na stadiu nádoru, věku, zdravotním stavu a preferencích pacienta. Mezi hlavní terapeutické možnosti patří chirurgické odstranění prostaty, radioterapie, hormonální léčba nebo jejich kombinace. U pacientů s nízkým rizikem může být vhodné pouze pečlivé sledování.
3. Může rakovina prostaty metastazovat?
Ano, v pokročilých stadiích se může šířit do kostí, lymfatických uzlin, plic nebo jater. Prvním varovným příznakem může být bolest kostí nebo zvýšená hladina PSA. V takových případech je cílem léčby zpomalit progresi onemocnění a zlepšit kvalitu života.
4. Co znamená zvýšené PSA v krvi?
PSA je bílkovina produkovaná prostatickými buňkami. Zvýšené hladiny PSA mohou signalizovat rakovinu prostaty, ale i nezhoubné zvětšení nebo zánět prostaty. Zvýšená hladina PSA je důvodem k dalšímu vyšetření, ale sama o sobě neznamená automaticky přítomnost rakoviny.
5. Dá se rakovině prostaty předejít?
Rakovině prostaty nelze zcela zabránit, ale lze snížit riziko jejího vzniku – například zdravým životním stylem, stravou bohatou na zeleninu a antioxidanty, pravidelným pohybem a udržováním zdravé tělesné hmotnosti. Zásadní roli však hraje včasný záchyt prostřednictvím preventivních vyšetření.
MUDr. Martin Dvořák
Datum: 18.5.2025
Pokud potřebujete nalézt řešení dalších zdravotních problémů přejděte na stránku Vyhledávání podle potíží.